颅神经疾病
常见的颅神经疾病包括三叉神经痛、面肌痉挛、舌咽神经痛。这类疾病的常见病因为颅内血管压迫,少数为颅内肿瘤、囊肿、动脉瘤、蛛网膜粘连等。
三叉神经痛(Trigeminal Neuralgia, TN) 是最常见的颅神经疾病,其发病率为52.2/10万,表现为一侧面部三叉神经分布区内反复发作的阵发性剧烈痛,特点是:发病骤发、骤停,呈闪电样、刀割样、烧灼样、顽固性、难以忍受的剧烈性疼痛。说话、洗脸、刷牙都会导致阵发性的剧烈疼痛。疼痛历时数秒或数分钟,发作间歇期同正常人一样。自2000年起,神经外科相继开展了三叉神经半月结甘油和射频热凝术治疗原发性三叉神经痛,成为重庆市最早、持续时间最长开展原发性三叉神经痛微创治疗的单位之一。2017年陈维福教授率先在西部地区开展微球囊压迫术治疗难治性性三叉神经痛,不仅弥补了重庆市在原发性三叉神经痛治疗技术的空白,为原发性三叉神经痛患者提供了更新、更安全、疗效更好的微创手术方式。从2018年起,每年完成微球囊压迫术治疗难治性性三叉神经痛手术超过150例。2018获得重庆市卫计委适宜卫生技术推广项目资助,通过举办学习班、学术讲座、巡回现场检查指导的方式,开展医疗普及教育,规范医疗行为,扩大基层医疗机构服务范围,提高服务能力。此外,神经外科常规开展三叉神经微血管减压手术(MVD)。
面肌痉挛(Hemifacial Spasm,HFS),又称面肌抽搐,其发病率为9-10/10万,表现为一侧面部不自主阵发性抽搐,严重者表现为同侧眼不能睁开,口角向同侧歪斜,特点:起病多从一侧眼皮跳开始,逐渐缓慢扩展至一侧面部不自主的抽搐,呈阵发性且不规则,程度不等,因疲倦、精神紧张及自主运动等而加重。本病多在中年后发生,常见于女性。在发病初期,口服卡马西平、奥卡西平,注射A型肉毒毒素,对症状的控制有一定帮助,但是不能作为长期治疗方法。自1966年,微血管减压术(MVD)问世以来,经过半个世纪的发展,目前已成为根治面肌痉挛的唯一方法。国内外报道,总有效率在90%以上,且持续有效。神经外科从2010年起开展面神经微血管减压手术治疗面肌痉挛。目前每年完成微血管减压手术超过60例,有效率高达95%,取得了非常好的疗效,获得广大患者认可。
舌咽神经痛(Glossopharyngeal Neuralgia,GPN),相对少见,表现为一侧舌根、咽喉、扁桃体、耳根部及下颌后部的阵发性剧烈痛,发作情况和疼痛性质与同三叉神经痛类似,疼痛通常骤然发作、突然停止,每次发作持续时间多为数秒或数十秒,一般不超过两分钟,呈刀割、针刺、撕裂、烧灼、电击样剧烈疼痛。常于吞咽、说话、咳嗽或打哈欠时诱发疼痛。在发病初期,口服卡马西平能取得比较满意的临床疗效,但是随着疼痛的加剧,药物常在数月或数年后逐渐失去效果。目前最有效的治疗方法为舌咽神经微血管减压手术(MVD),有的需行舌咽神经选择性部分切断术。
帕金森病(Parkinson’s disease,PD)
帕金森病是一种常见的神经系统变性疾病,老年人多见,平均发病年龄为55岁左右,其确切病因目前仍不清楚。帕金森病最主要的病理改变是中脑黑质多巴胺(dopamine, DA)能神经元的变性死亡,由此而引起纹状体DA含量显著性减少而致病。主要临床表现为静止性震颤、肌肉僵直、运动减少、姿势步态异常,还可出现嗅觉障碍,肢体麻木、疼痛,抑郁、焦虑,智力下降、痴呆,多汗、流涎、排尿障碍,便秘、睡眠障碍等非运动症状。
帕金森病的治疗以药物治疗为主,到疾病中晚期,则需要辅以脑深部电刺激术(DBS)手术、康复治疗、心理治疗和家庭照料。在疾病早期,服用美多芭、息宁、森福罗、泰舒达等药物治疗,症状改善明显。随着疾病的缓慢进展和药物的副作用,药物治疗效果逐渐变差,出现严重的运动波动或异动症(通常在起病后5年),则需要外科手术干预以改善生活质量,即行脑深部电刺激术(DBS),俗称脑起搏器。DBS属于神经调控,是一种全新的治疗方法,有别于传统的药物和手术治疗,世界各国已将DBS纳入帕金森病治疗指南,临床实践证实DBS是中晚期首选治疗方案。自2017年,神经外科功能神经疾病专业组开始开展脑起搏器手术(DBS)治疗帕金森病。目前已完成手术30多例,有效率和患者满意率高达100%,明显减轻病人的痛苦,极大地改善患者的生活质量,相继多次得到各大媒体的报道。该技术的成功开展打破了中晚期帕金森病药物治疗效果不佳的困境,同时给中晚期帕金森病患者带来新的希望。
除治疗帕金森病外,脑深部电刺激术(DBS)还用于治疗肌张力障碍(梅杰综合征、痉挛性斜颈、书写痉挛) ,特发性震颤,难治性癫痫,部分难治性精神障碍(强迫症、抑郁症),肥胖症,神经性厌食症,植物生存状态。
中枢性偏瘫(Central Hemiplegia)
中枢性偏瘫,又称痉挛性瘫痪,是指由于脑卒中、脑外伤、脑瘫等一侧大脑损伤而造成的对侧肢体偏瘫,是最常见的后遗症,往往导致患者丧失劳动力,无法生活自理,严重加重家庭和社会的负担。我国中枢瘫患者数量>2300 万人,占全国人口 1.6%以上,患者的功能恢复仍然是世界难题之一。发病后的半年作为康复的最佳时期,早期康复能有效防止关节痉挛和肌肉萎缩,显著降低并发症的发生,然而康复到一年以上,很多患者逐渐进入平台期,而在这部分患者中,上肢瘫痪程度往往都比下肢严重。
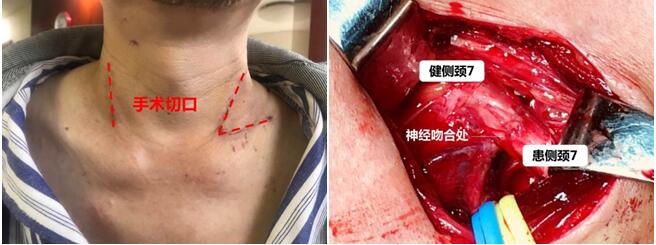
健侧颈 7 神经移位术,是一个震惊全球、具有颠覆性意义的手术,它能给瘫痪肢体“换个大脑”,帮助肢体重新动起来!健侧颈7神经移位术早在 1986 年由复旦大学附属上海华山医院的顾玉东院士首创,最初用于治疗全臂丛损伤。2008 年后由顾玉东院士团队的徐文东教授用于中枢瘫患者的治疗,其手术理念为:大脑功能重塑--一侧大脑具有支配双侧上肢的潜能。由于颈 7 神经具有“博而不专”的特点,正常情况下将其切断亦不会对人体造成明显远期影响,通过将健侧颈7神经移位到瘫痪侧,在不影响健侧上肢肢体活动的情况下,通过健侧大脑的功能重塑而达到一侧大脑支配双侧肢体,最终实现改善患侧肢体功能的目的。经过10余年的临床实践,证实了该手术疗效显著,能让偏瘫患者重获新生,其研究结果发表在全球顶尖杂志《新英格兰杂志》。神经外科功能神经疾病专业组,自2020年,开始开展健侧颈7神经移位术治疗中枢性偏瘫。术后患者再接受专业性的康复训练,不断强化神经对肌肉的控制,促进大脑功能重塑,并开展学堂训练模式帮助患者逐渐回归正常的生活,达到生活自理。
癫痫(Epilepsy)
癫痫即俗称的“羊角风”或“羊癫风”,是大脑神经元突发性异常放电,导致短暂的大脑功能障碍的一种慢性疾病。据中国最新流行病学资料显示,国内癫痫的总体患病率为7.0‰,年发病率为28.8/10万。癫痫病因复杂多样,包括遗传因素、脑部疾病、全身或系统性疾病等。癫痫发作分为部分性/局灶性发作、全面性发作、不能分类的发作。癫痫发作的临床表现多种多样,可表现为发作性运动、感觉、自主神经、意识及精神障碍。
目前癫痫的治疗包括药物治疗、手术治疗、神经调控治疗等。对于癫痫的治疗,主要以药物治疗为主。癫痫患者经过正规的抗癫痫药物治疗,约70%的患者其发作是可以得到控制的,其中50%~60%的患者经2~5年的治疗可以痊愈,患者可以和正常人一样地工作和生活。
经过正规抗癫痫药物治疗,仍有约20%~30%患者为药物难治性癫痫。癫痫的外科手术治疗为这一部分患者提供了一种新的治疗手段,估计约有50%的药物难治性癫痫患者可通过手术使发作得到控制或治愈,从一定程度上改善了难治性癫痫的预后。自2000年起,神经外科在程远主任带领下开展癫痫灶切除、前颞叶切除、经侧裂选择性杏仁海马切除、皮层软膜下纤维横切术治疗难治性癫痫和继发性癫痫,远期随访疗效居国内先进水平。
神经调控治疗是一项新的神经电生理技术,在国外神经调控治疗癫痫已经成为最有发展前景的治疗方法。目前包括:重复经颅磁刺激术(rTMS);中枢神经系统电刺激(脑深部电刺激术DBS、癫痫灶皮层刺激术等);周围神经刺激术(迷走神经刺激术VNS)。
功能神经疾病亚专业组治疗病种:
1. 颅神经疾病:难治性三叉神经痛、面肌痉挛、舌咽神经痛
2. 帕金森病
3. 特发性震颤
4. 肌张力障碍:痉挛性斜颈、梅杰综合征、书写痉挛),
5. 脑卒中、颅脑外伤后中枢性偏瘫
6. 难治性癫痫
7. 部分难治性精神障碍(强迫症、抑郁症)
8. 肥胖症,神经性厌食症
9. 植物人促醒
功能神经疾病亚专业组负责人:
谢宗义教授(江南周三上午门诊)、陈维福教授(渝中周二上午门诊)、黄琴副教授(渝中周四上午门诊)
典型病例介绍:
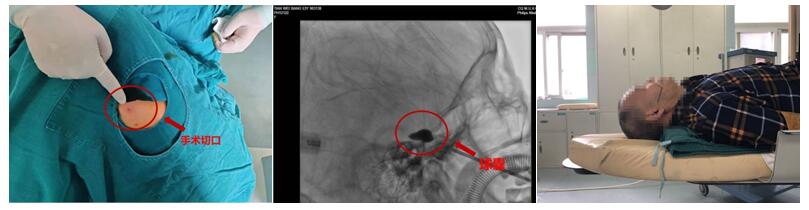
病例1 难治性性三叉神经痛的微创治疗:微球囊压迫术术中球囊成形
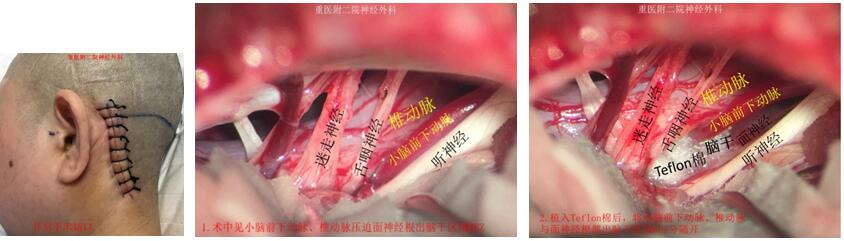
病例2 面肌痉挛的治疗:面神经微血管减压术(MVD)
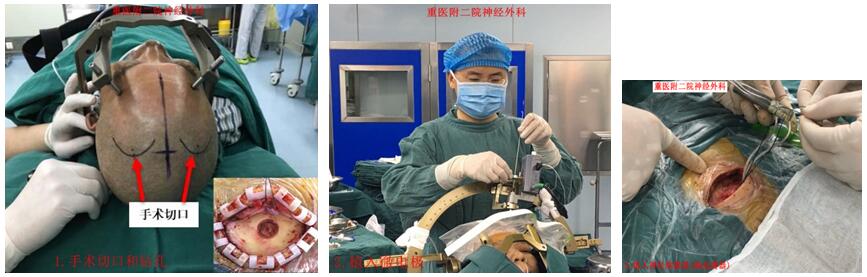
病例3帕金森病的手术治疗:脑深部电刺激术(DBS)
病例4中枢性偏瘫的治疗:健侧颈 7 神经移位术
病例5 癫痫的外科治疗:显微镜下癫痫灶切除术
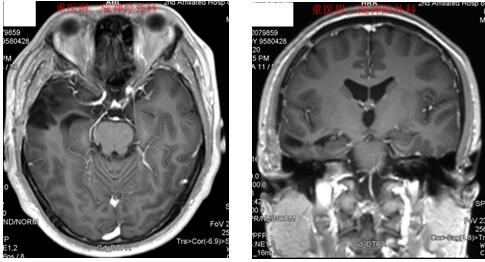
男性,32岁,因“反复癫痫发作5年”入院
术前MRI检查提示癫痫病灶位于右侧海马
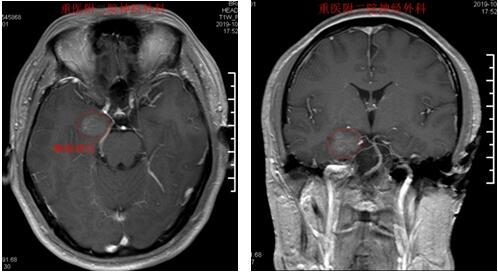
术后1年随访,无癫痫发作